
近日
上海中山医院一则帖子
在社交媒体上引人关注
心内科放了2000多号
医生加班加点为患者看病
网友一边吐槽就诊人数多
一边心疼医生

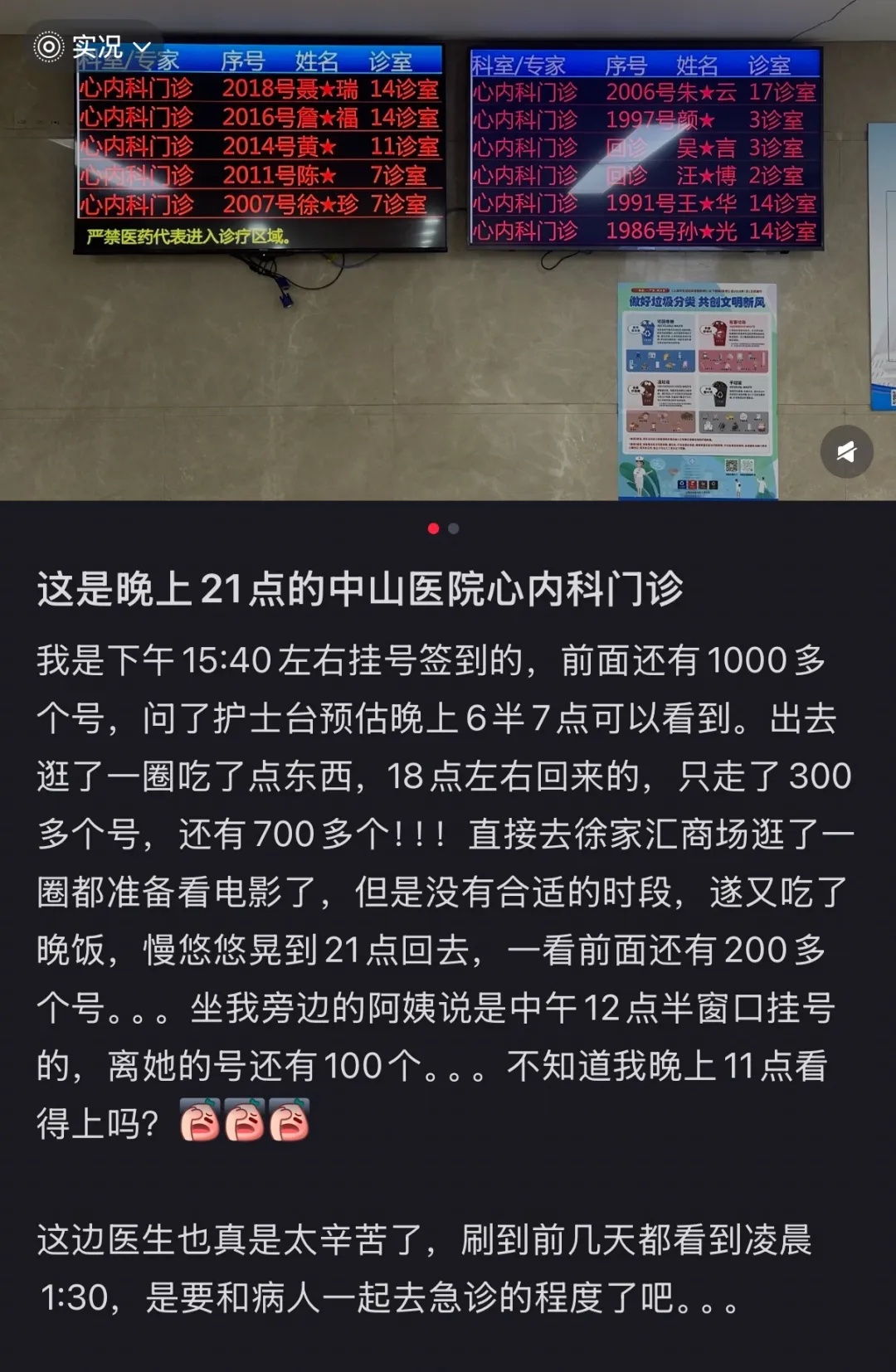
记者就此采访中山医院心内科专家了解到,中山医院作为全国心血管疾病诊疗顶级医疗机构,心内科多年来实行普通门诊不限号(挂号至下午16:30),因此就诊人数常年处于高位,往年冬春交替之际,也是门诊高峰时,近来普通门诊日均诊疗从1500余名升至2000余名。
中山医院心内科副主任医师徐仁德告诉记者,医院普通门诊始终不限号,自己坐诊基本要看到晚上七、八点钟。“因为中山医院在全国以心血管诊疗见长,许多外地患者慕名而来,候诊等待非常不易,不限号能确保患者尽快诊断、及早治疗,毕竟心脏的毛病等不起。”
记者了解到,我国社会老龄化进程的加快,当前我国心血管病发病率处于持续上升阶段,总患病人数高达3.3亿。去年东方心脏病学大会(OCC)上,中科院院士、中山医院心内科葛均波教授表示,我国心血管疾病发病率、死亡率仍呈上升趋势,占据我国人口死亡原因的45%。目前心血管疾病下降拐点尚未到来,年轻化趋势显现。
近期门诊是否因名人猝死
导致门诊量快速增长?
医生解释,每到开春气候变化时,心血管疾病会高发,外加近年来大众对疾病的认知增强、疾病呈现年轻化趋势等,门诊量确实有较为明显的提升。不过这并不是今年的偶发,往年同样如此,遇到“高峰季”,院方会统筹资源,加派住院部医生来“支援”门诊,确保患者等候时间不要过长。
在心内科门诊,各个年龄段人群都有,总体仍以中老年人群为主。“门诊基本是来做筛查的较多,例如有一些症状自己有些担心,排除一下器质性病变”,徐仁德说。
而在急诊,胸痛中心铺设的绿色通道,为急性心梗等急性发病者提供及时治疗。目前,由葛均波院士最早牵头的胸痛中心建设理念,已推广至全市所有250余家开展成人急诊的二级以上医院(包括三甲和区域医疗中心)。上述医疗机构均通过认证,确保患者在五公里范围内能找到救治点。此前报道也显示,上海心梗患者从入院到开通血管的平均时间(D2B)缩短至约60分钟,远低于国际90分钟的标准。
徐仁德说,心血管疾病要重视,但市民也没必要过度焦虑。日常两类人群应该多多关注、多加筛查。第一类是本身有高危因素的,如遗传性心脏病家族史等;第二类是“三高”患者,如有胸口不适,应该早诊早治。
心血管疾病的三级管理也已路径明晰:确诊的已知疾病患者,需要按时服药随访;未知疾病的高危人群,需要对危险因素进行管理(如戒烟戒酒等);暂时没有心血管疾病的人群,也要注意生活方式,正常作息,预防发病。
事实上
上海多年来推行疾病分级诊疗
心血管疾病诊断可否持续下沉?
在专家看来,基层辨别心血管疾病,精准检查、读片医生的经验至关重要。例如,胸闷胸痛患者怀疑冠心病,需要进行造影(CTA)检查;结构性心脏病(心脏瓣膜病变等)需要进行心超诊断……“心脏的疾病其实非常复杂,有的排除器质性病变需要专业检查,心电图等简单设备确实无法精准诊断。”
专家最后提出,日常规律饮食、放松心态、保持良好作息,是远离心脏疾病的关键。一旦出现胸痛规律性发作、运动负荷相关不适,或合并出汗、晕厥等合并症、胸口背后放射性疼痛等,还是要及时就医,以免延误病情。
相关报道:
为什么运动的人也会心源性猝死?医生:运动中出现这些症状,立即停止!
24日晚,一主播因心源性猝死不幸离世,年仅41岁。消息迅速登上热搜,也再次将“猝死”这一沉重话题拉回公众视野。
很多人感到不解:这名主播爱好运动,为什么别人眼中一个“身体好”的人,会突然倒下?有些隐患恰恰在运动时暴露, “这恰恰是一个常见的误区!
上海百汇医院泛血管病中心,心血管内科执行主任李延林医生解释说,很多运动爱好者有这样的心态:“我平时坚持锻炼,身体素质不错,偶尔有点胸闷、心慌,可能就是累着了,扛一扛就过去了。
但真相是:运动并不能保证心脏万无一失。 有些心脏问题,恰恰会在运动时显露出来——比如隐匿性冠心病、肥厚型心肌病、遗传性心律失常等。这些疾病平时没有症状,但在运动负荷增加时,不稳定的动脉斑块受到激惹,引发心血管缺血事件,同时容易诱发恶性心律失常,导致猝死。
“正是因为觉得自己‘身体好’,才更容易忽视预警信号。”李延林主任提醒,运动中出现胸闷、心慌、头晕、气短,一定要立即停止,及时就医,千万别硬扛。 这一扛,可能就错过了最后的机会。

心源性猝死离我们并不遥远
心源性猝死——是指因心脏原因(如恶性心律失常、急性心肌梗死等)导致的自然、突然、出乎意料的死亡,通常从症状出现到死亡发生在1小时内。
《中国心源性猝死流行病学调查》显示,我国每年心源性猝死人数约55万,其中18-35岁人群占比从2015年的12%,飙升到2024年的28%。这意味着,猝死已不再是“老年病”,中青年群体同样面临严峻风险。
李延林主任强调,以下人群都属于心源性猝死的高危人群:
长期吸烟、熬夜、精神压力大的中青年
高血压、糖尿病、高脂血症患者
对于这些人群,除了控制“三高”、戒烟限酒、规律作息之外,定期体检是提前发现问题、提前干预的关键。
构筑“心脏防线”:
从精准筛查到生活方式重塑
预防心源性猝死,需要从精准筛查与生活方式重塑两个维度入手。对于40岁以上的中青年人群,预防策略应更具针对性。
医学筛查:
不止于常规体检
常规体检(如心电图、胸片)难以发现许多潜在的致命风险。建议在医生指导下,根据个人情况增加以下深度检查:
冠状动脉CTA(冠脉CT成像):对于有长期吸烟史、高血压、高血脂或家族史的人群,40岁后建议做一次冠脉CTA。它能直接显示血管壁是否存在软斑块,比单纯的颈动脉超声更具预警价值,是预防猝死的核心检查之一。
运动平板试验:在跑步机上监测运动状态下的心电图变化,可发现静息状态下无法诱出的心肌缺血或恶性心律失常倾向。
心脏超声:用于排除肥厚型心肌病、瓣膜病等结构性心脏病。
基因检测:如有家族性猝死史,建议进行遗传性心脏病相关基因检测。
风险控制:
用严格标准管理健康指标
40岁以后的身体,已不具备20岁时的修复能力,需要用更严格的标准要求自己:
血压:维持在<120/80 mmHg,不应以“140/90mmHg 也算正常”安慰自己。
血脂:低密度脂蛋白(LDL-C)不仅要看化验单上的箭头,对于高危人群,应控制在<1.8 mmol/L 甚至更低。
血糖:关注空腹血糖和糖化血红蛋白,早期干预胰岛素抵抗。
生活方式:
学会“慢”下来的智慧
运动处方:避免“周末勇士”行为——平时不运动,周末突然进行高强度无氧运动(如打篮球、冲刺跑),是诱发心肌梗死的高危行为。建议以规律的有氧运动(如慢跑、游泳)为主,心率控制在(170-年龄)左右,并适当加入抗阻训练。
睡眠保护:将睡眠优先级视为“非可谈判”性质,确保每天7小时高质量睡眠。对于因工作导致的睡眠剥夺,需强制安排补觉周期。
情绪管理:学会“脱钩”。长期处于高压状态时,可通过正念冥想、心率变异性(HRV)生物反馈训练来降低交感神经张力。放下“成功必须完美”的执念,是保护心脏的重要一环。
戒断与替代
戒烟限酒:烟草中的尼古丁和一氧化碳是导致斑块破裂的强诱导剂,必须彻底戒烟,包括二手烟和电子烟。
警惕“提神”陷阱:避免依赖高浓度咖啡因饮料或能量饮料来对抗疲劳。疲劳是身体发出的缺觉信号,强行掩盖会直接损伤心肌。
建立应急机制
家庭AED意识:对于极度高危人群(如明确的心肌病、严重冠脉狭窄但未手术者),建议在家庭或公司常备自动体外除颤器(AED)。
身边的“第一目击者”:猝死发生时,在黄金4分钟内进行有效按压和除颤,是唯一的生存机会。建议家人或身边人接受心肺复苏(CPR)培训,关键时刻能救命。
综合:上观新闻、东方网
部分文字作者:刘轶琳


点击右上角![]() 微信好友
微信好友
 朋友圈
朋友圈

点击浏览器下方“ ”分享微信好友Safari浏览器请点击“
”分享微信好友Safari浏览器请点击“ ”按钮
”按钮

点击右上角 QQ
QQ

点击浏览器下方“ ”分享QQ好友Safari浏览器请点击“
”分享QQ好友Safari浏览器请点击“ ”按钮
”按钮
