
国家癌症中心最新数据显示
我国结直肠癌发病率
位居所有恶性肿瘤第2位
其中,60岁以上老年人群
是该病的高发群体
超70%的结直肠癌患者
确诊时已发展为中晚期
这些肠道发出的“预警信号”
需引起注意
关注身体的“预警信号”
养成便后观察排泄物的习惯,是最简单、直观的健康自查方式。留意大便性状、颜色、形态的变化,发现持续异常及时就医,是规避晚期癌症的关键。
01
便血
结直肠癌早期症状十分隐蔽,仅当病灶进展至一定阶段,才会出现典型表现,学会区分便血特点,是自我识别的关键。
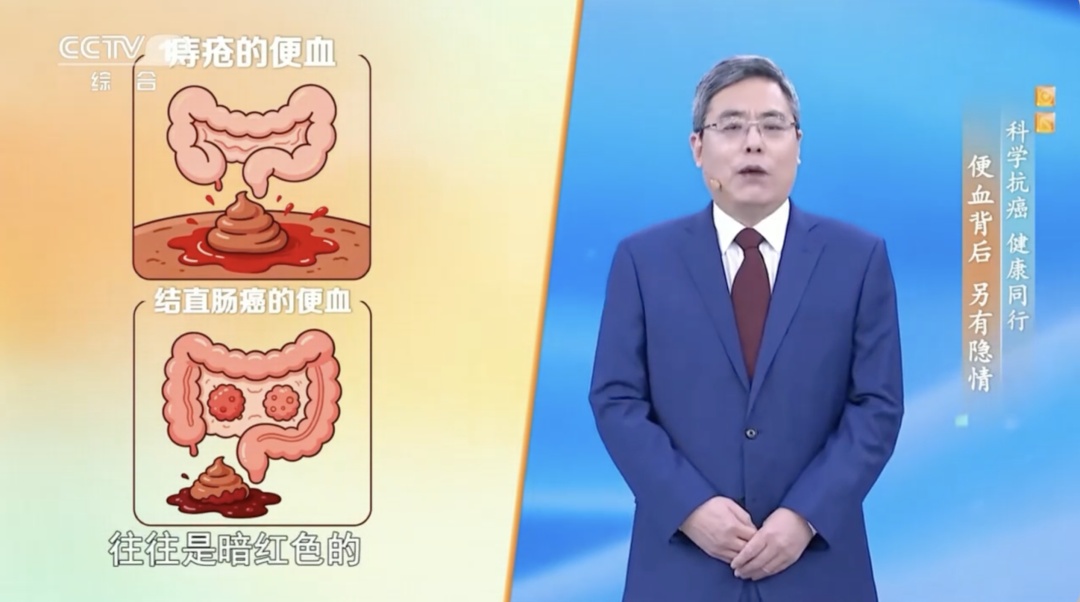
痔疮便血
颜色鲜红,便后滴血、附于粪便表层,无黏液,无排便习惯改变。
结直肠癌便血
颜色暗红,血液与大便混合,常伴随黏液、脓液。
02
其他异常表现
大便变细变扁、排便次数增多、里急后重,总有排便不尽感,同时伴随莫名消瘦、乏力、慢性贫血。
大便性状改变
正常大便为规整便条,而肠癌患者的大便可能出现变细、带棱角等形状改变,这可能是肿瘤在大便通过时留下的压痕,需特别重视。
腹泻
肠癌引起腹泻的原因是肿瘤增大后在局部破溃,引发炎症,刺激肠道蠕动,从而导致大便次数增多。若出现大便次数一天超过3次且不成条,持续3个月,则可能是肠道发出的危险信号,提示肠道存在炎症。
便秘
便秘与腹泻看似矛盾,实则都可能显示肠道局部有炎症。肿瘤增大可能堵塞肠道,使大便排出不畅;或炎症导致菌群紊乱,都可能引发便秘。如果3个月以上大便频率为两三天甚至一周一次,无论是否为肠癌,都属于需要干预的不健康情况。
高危人群
这两大诱因需警惕
01
年龄因素
随着年龄增长,肠道功能衰退、黏膜修复能力下降,肿瘤发病风险持续升高,高龄是不可忽视的核心高危因素。
02
日常不良习惯
除年龄因素外,长期不良生活、饮食方式,是诱发结直肠癌的主要后天因素。
饮食结构失衡
长期只吃肉、不吃菜是结肠癌发生的高危因素。
长期高脂肪、高蛋白、低膳食纤维饮食,少吃蔬菜、粗粮,会加重肠道代谢负担,诱发肠道慢性炎症,加速息肉与肿瘤的发生。
在所有和饮食关系最密切的癌症中,肠癌一直被认为是“最可预防”的一种。它并不是一个完全不可控的疾病,饮食习惯,正是最稳定,也最容易坚持的。从现有研究来看,真正有用的改变,其实都很具体且日常:少吃高度加工食品、增加食物种类、增加植物性食物。
长期不良生活习惯
长期吸烟、久坐、缺乏运动,会全面提升全身肿瘤发病风险。
很多人误以为吸烟仅损伤呼吸系统,实则不然。数据显示:长期吸烟人群整体恶性肿瘤发生率比不吸烟人群高出20%以上。有害物质进入血液循环,累及全身脏器,持续损伤肠道黏膜,大幅增加结直肠癌患病风险。
除此之外,结直肠癌家族史、肠道息肉、炎症性肠病人群属于高危易感群体,需要长期重点监测。
预防胜于治疗
牢记“三早”原则
01
早防
70%以上的结直肠癌与饮食、作息、生活环境密切相关,可通过后天干预有效预防。
坚持健康饮食,减少高脂油炸食物,增加膳食纤维摄入,均衡荤素搭配;
严格戒烟限酒,控制体重;
保持规律运动,每周累计中等强度运动不少于150分钟,避免长期久坐;
高危人群定期肠镜筛查,出现便血、排便习惯改变等异常,立刻就医检查。
02
早筛
早筛查、早诊断、早治疗是防控结直肠癌的核心手段。临床主流筛查方式分为4种,可结合自身情况选择。
大便潜血试验:性价比高、操作简便、普适性强,是普通人群年度基础筛查首选,可及时发现隐匿性消化道出血。
肛门指诊:简单无创,我国70%以上为中低位直肠癌,均可通过肛门指诊初步排查,切勿因害羞、抵触放弃该项检查。
肿瘤标志物检测:包含CEA、CA199、CA125等指标,一般不推荐用于肿瘤早期诊断,适合作为术后常规随访指标,在监测肿瘤复发方面具有重要临床意义。
结肠镜检查:肠道疾病诊断的“金标准”。建议40~50岁普通人群,每5~10年完成一次肠镜筛查;高危人群可提前至40岁。
肠镜检查中若发现肠息肉,可直接切除干预。肠道息肉发展为癌症通常需要10年左右,及时切除,能从根源阻断癌变。
03
早治
早期结直肠癌规范治疗后,5年生存率可达90%以上。
对于70岁以上、多病共存、长期服药的老年肿瘤患者,需依托MDT多学科联合诊疗模式,整合外科、内科、放疗科、影像科、病理科、老年内科、营养科及康复科等资源,确立个体化诊疗方案。
其中,术前预康复是高龄患者安全治疗的核心。预康复即在手术前,通过2~4周的科学调理,改善心肺功能、营养状态、肌肉力量与心理状态。临床证实,结直肠癌进展速度缓慢,短期预康复不会延误病情,反而能显著降低手术风险,减少术后并发症,加快术后恢复。
综合:央视新闻客户端、科普中国、新闻坊


点击右上角![]() 微信好友
微信好友
 朋友圈
朋友圈

点击浏览器下方“ ”分享微信好友Safari浏览器请点击“
”分享微信好友Safari浏览器请点击“ ”按钮
”按钮

点击右上角 QQ
QQ

点击浏览器下方“ ”分享QQ好友Safari浏览器请点击“
”分享QQ好友Safari浏览器请点击“ ”按钮
”按钮
