
潇湘晨报记者了解到,流感高发季过去后,湖南省儿童医院肝病内分泌科接连迎来一批1型糖尿病患儿。
据统计,仅12月以来,该院已连续收治14例新发1型糖尿病患儿,年龄集中在5至13岁之间。多数患儿在发病前曾感染流感或其他感染,但因家长对1型糖尿病认知不足,未能及时察觉其典型症状,导致就诊延误。
13岁的婷婷(化名)就是其中之一。婷婷的妈妈张女士记得,孩子感染流感后开始明显“能吃了”,一顿饭能吃两碗,饭后还要吃零食。同时喝水量也大大增加,“她跟我说,‘妈妈我最近怎么这么能喝水’……”。这些变化,一开始被这家人理解为青春期发育、流感后恢复期的正常反应。
真正引起警觉,是在一个多星期后。婷婷出现了明显乏力,双腿发软,精神状态迅速下降,一称体重还瘦了6斤。送到湖南省儿童医院后,检查显示血糖严重升高,已发生酮症酸中毒。“如果再晚一点,可能就发展到昏迷了。”张女士回忆,那一刻让她至今心有余悸。
流感之后,为何会出现1型糖尿病症状?
1月6日,湖南省儿童医院肝病内分泌科副主任医师郑曦告诉潇湘晨报记者,近期收治的这批孩子,大多是在感染后数天到数周内,突然出现多饮、多尿、体重下降等症状。
“感染流感并不是糖尿病的直接原因,但可能是一个重要诱因。”郑曦解释,当孩子遭遇病毒感染时,免疫系统被激活,在某些情况下会发生“误伤”,将自身的胰岛β细胞误认为外来入侵者而加以攻击。
胰岛β细胞负责分泌胰岛素,而胰岛素是调节血糖的关键激素。与2型糖尿病不同,1型糖尿病的核心问题在于胰岛细胞被快速、大量破坏,而这种细胞“几乎不可再生”。
“等到血糖升高、症状明显时,胰岛功能往往已经损失了很大一部分。”郑曦说。
这也决定了儿童1型糖尿病的一个突出特点:起病急、进展快。有的孩子血糖在短时间内升至二三十毫摩尔每升,甚至超过普通血糖仪的测量上限。
在流感季之后,这类病例往往会有所增加。郑曦表示,这并非今年才出现的现象,但近年来,确实能感受到数量的上升趋势。
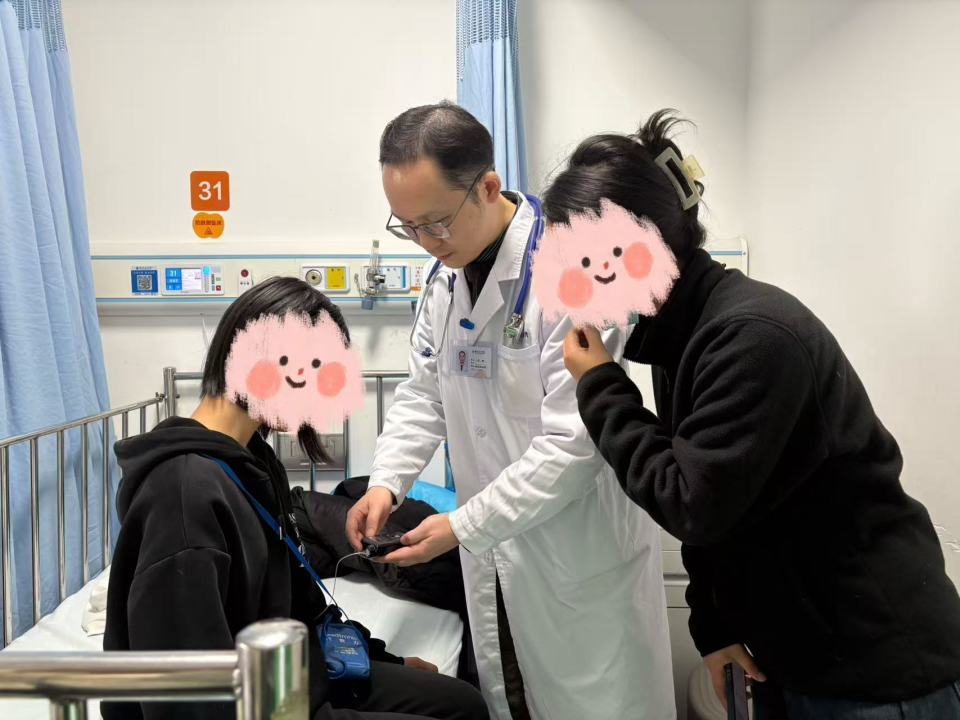
△郑曦为婷婷调试胰岛素泵
被忽视的“三多一少”
回顾婷婷的发病过程,张女士反复提到一个词——“隐藏”。
“她的症状真的隐藏得太好了。”张女士说。婷婷原本就不胖,冬天穿着厚衣服,体重下降并不明显。直到出现乏力,称重后才发现,短短20天瘦了6斤。
在医生看来,这正是1型糖尿病容易被延误的重要原因。
郑曦指出,儿童1型糖尿病的典型表现常被概括为“三多一少”——多饮、多尿、多食,体重却不增反降。但在现实中,这些变化很容易被解释为“长身体”“活动量大”“生病后恢复期”。尤其值得警惕的是,孩子往往“吃得多,但越来越没精神”。由于胰岛素不足,血液中的葡萄糖无法被有效利用,身体处于“能量饥饿”状态,孩子会感到疲惫、乏力,甚至出现嗜睡。
如果病情进一步发展,体内酮体大量积聚,就可能引发酮症酸中毒。这是一种急症,严重时可导致意识障碍、休克,甚至危及生命,需要进入重症监护室抢救。
“1型糖尿病不能等。”郑曦反复强调,与许多人熟悉的成人2型糖尿病不同,儿童1型糖尿病一旦起病,往往需要立即干预。
早发现,比什么都重要
郑曦提醒,家长在日常生活中应多留意孩子一些细微而持续的变化。尤其是在流感或其他感染之后,如果孩子出现饮水量明显增加、小便次数增多,同时食欲变好却体重下降,精神状态反而不如从前,乏力感持续存在且没有随着休息好转,就应提高警惕。这类表现往往容易被理解为“长身体”或“生病后的恢复期反应”,但也可能提示血糖已经出现异常。
血糖检测本身并不复杂。家中若备有血糖仪,可进行简单的指尖检测;在不少社区卫生服务点和药店,也能方便地进行血糖测量。一旦发现血糖明显升高,应尽快前往具备相关专科能力的医院就诊。
郑曦强调,儿童1型糖尿病起病急、进展快,不能像部分成人糖尿病那样“再观察看看”,越早发现并干预,越能避免发展为酮症酸中毒等严重情况。
潇湘晨报记者任弯湾 通讯员柳娜


点击右上角![]() 微信好友
微信好友
 朋友圈
朋友圈

点击浏览器下方“ ”分享微信好友Safari浏览器请点击“
”分享微信好友Safari浏览器请点击“ ”按钮
”按钮

点击右上角 QQ
QQ

点击浏览器下方“ ”分享QQ好友Safari浏览器请点击“
”分享QQ好友Safari浏览器请点击“ ”按钮
”按钮
