
俗话说
姨妈七天,渡劫七天
同样是来月经
有人轻松熬过七天
有人却要在血与痛中挣扎
来自美国的安娜(化名)
姨妈乱来23年
直接“渡”成了重度贫血
现在想起来都后怕
最潇洒的亲戚就是大姨妈
想来就来,想走就走
痛经23年,血崩到重度贫血
美国医生:切除子宫
安娜清楚地记得自从12岁第一次来月经。经量多、痛经就成常态,伴随头晕乏力、尿频。月经的几天,隔半小时就要跑洗手间换卫生用品,不得不依赖止痛药度日。她一直以为这是女性普遍要面对的 “正常困扰”。
直到2018年,持续的腹痛让她走进了美国当地的医院,妇科超声结果出来:子宫多发肌瘤。那一年,安娜接受了子宫肌瘤剔除术,可术中、术后突发大出血,输了好几袋血才保住性命。本以为捡回一条命就没事了,没想到肌瘤像野草一样疯长,肚子一天天胀起来,肚脐下方能摸到明显的肿块。
去年,噩梦再次升级——
她因为月经失血过多晕倒,被送到医院紧急输血才脱离危险。
检查报告上写着重度缺铁性贫血。
而罪魁祸首,是一种她从未听过的病:弥漫性子宫肌瘤病。
她的子宫已经被肌瘤撑大变形,瘤子密密麻麻布满整个子宫。
安娜的家庭医生,给了她治疗方案:
切除这个被肌瘤“占领”的子宫
这句话像惊雷,劈在了34岁的安娜身上。
她在一个拥有五兄弟姐妹的大家庭长大,未婚未育,从来没想过,会在30岁出头失去生育的权利。
在安娜的认知里,切除子宫不仅意味着彻底失去了生育机会,更意味着失去女性身体的完整性。
“我不明白,为什么我只能有这一个选择。”
作为一名研究员,安娜翻遍了能找到的医学资料,问遍了能联系到的医生。
在美国,她跑了一家又一家医院,得到的答案:要么带瘤生存,要么切除子宫。
绝境逢生!跨国来深圳
她们说:我们帮你保子宫
就在安娜陷入绝望的时候,福建的朋友建议她:可以来中国试试。
当她跨越半个地球来到中国,福建省妇幼保健院先帮她纠正了重度贫血,医生还告诉她一个关键消息:北京大学深圳医院妇产中心吴瑞芳教授团队,有个专门对付弥漫性肌瘤病的保宫手术,能保住子宫和生育力。
在朋友的陪伴下,安娜来到北京大学深圳医院,让她意外的是——吴瑞芳教授团队没有劝她放弃子宫,一字一句给她讲清病情、手术方案、风险,甚至连术后生育规划都帮她考虑到了。
“我们有PUSH手术,不会让你只有切子宫这一条路,一定尽力帮你保住。”
一句承诺,让在异国他乡的安娜,萌生希望。
弥漫性子宫肌瘤病,是一种特殊类型的子宫肌瘤,临床以月经过多和不孕为主要表现。
其早期症状和普通痛经、月经不调没有明显区别,很多女性都会忍忍就过去了,等到症状严重就诊时,肌瘤已经弥漫性生长
很多女性知道子宫肌瘤,却很少有人了解:
弥漫性子宫肌瘤病到底有多凶险?为什么大多医生倾向 “一刀切” ?
北京大学深圳医院妇产中心,有国内最早一批开展弥漫性子宫肌瘤病保宫手术的团队之一。
她们解释
普通的多发性子宫肌瘤,哪怕数量再多,也有完整的包膜,和正常的子宫肌层有清晰的界限,医生可以像摘果子一样,把肌瘤一个个完整剔除;但弥漫性子宫肌瘤病不完全相同,它的肌瘤没有完整的包膜,像一把沙子一样,弥漫性地浸润在整个子宫肌层里,大大小小的瘤体和正常肌层交织在一起,肉眼甚至指尖都很难分辨清晰的边界。
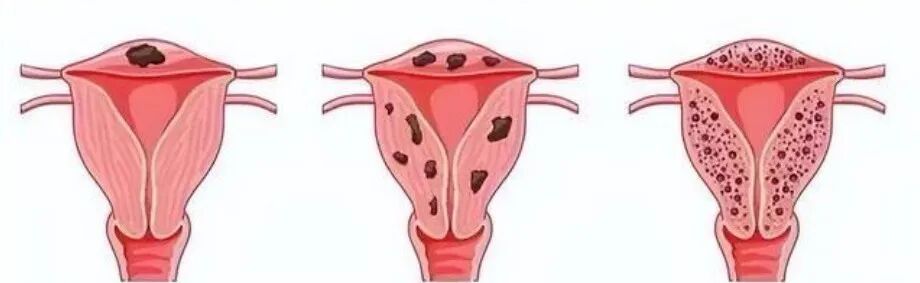
单发子宫肌瘤、多发子宫肌瘤、弥漫性子宫肌瘤
传统的手术方式,很难把弥漫生长的瘤体剔除干净,只要有微小的残留,很快就会再次复发;而如果要彻底清除瘤体,又不可避免地会损伤子宫内膜,破坏子宫的正常结构,甚至引发术中致命性的大出血。
对于弥漫性子宫肌瘤病,传统手术陷入两难:
一是剔不干净,微小残留很快复发;
二是彻底清除,会损伤子宫内膜,还可能引发致命大出血。
所以在很长一段时间里,全球主流治疗方案都是“子宫全切”。但对年轻、有生育需求的女性来说,子宫从来不是生病就可以切掉的器官,它关乎生育权,也关乎身体尊严。
PUSH手术,以医院之名
破解“切宫” 困局
为了破解这一困局,吴瑞芳教授团队深耕15年,持续进行技术迭代,原创研发了独具特色的PUSH手术(Protection of Uterine Structures for Healing),即“弥漫性子宫病变重建生育力手术”。
这个手术名称同时也是医院英文缩写(Peking University Shenzhen Hospital),充满了“推动(Push)困境、突破极限”的意味。
该手术不只是对付肌瘤,还适用于各类弥漫性子宫病变的治疗,包括弥漫性子宫腺肌病、弥漫性子宫肌瘤病和弥漫性子宫脉管病变,核心是在清除病灶的同时,保留子宫的解剖结构与生育功能。
北京大学深圳医院妇产中心主任李长忠介绍,目前已有来自全国各地及海外的近600名弥漫性子宫病变患者接受该术式治疗,术后患者的疼痛评分从术前的9.5分(重度剧烈疼痛)骤降至0.9分,月经过多改善率达到100%。
更关键的是,在有明确生育需求的患者中,60%顺利诞下健康宝宝。
团队坚持:轻症的采用药物保守治疗和定期复查,中重度有生育需求的就保宫手术,中重度已完成生育的就个性化方案。
“看见患者的真实诉求,而不是简单地一刀切。”
让更多被弥漫性子宫病变困扰的女性,能看到保宫的希望。
216斤体重+4个月孕大子宫
手术难到极致!
安娜这台手术,是团队近年来碰到的棘手病例之一,难度、风险直接拉满:
体重216斤,臀围128cm,皮下脂肪很厚,手术视野极差;未怀孕,子宫却被撑到怀孕4个月大小,形态完全失常;肌瘤弥漫性生长,数量无法预估,最大直径超10cm,最小的肉眼几乎不可见;既往有在腹腔镜下剥肌瘤并大出血的手术史,腹腔粘连情况复杂。
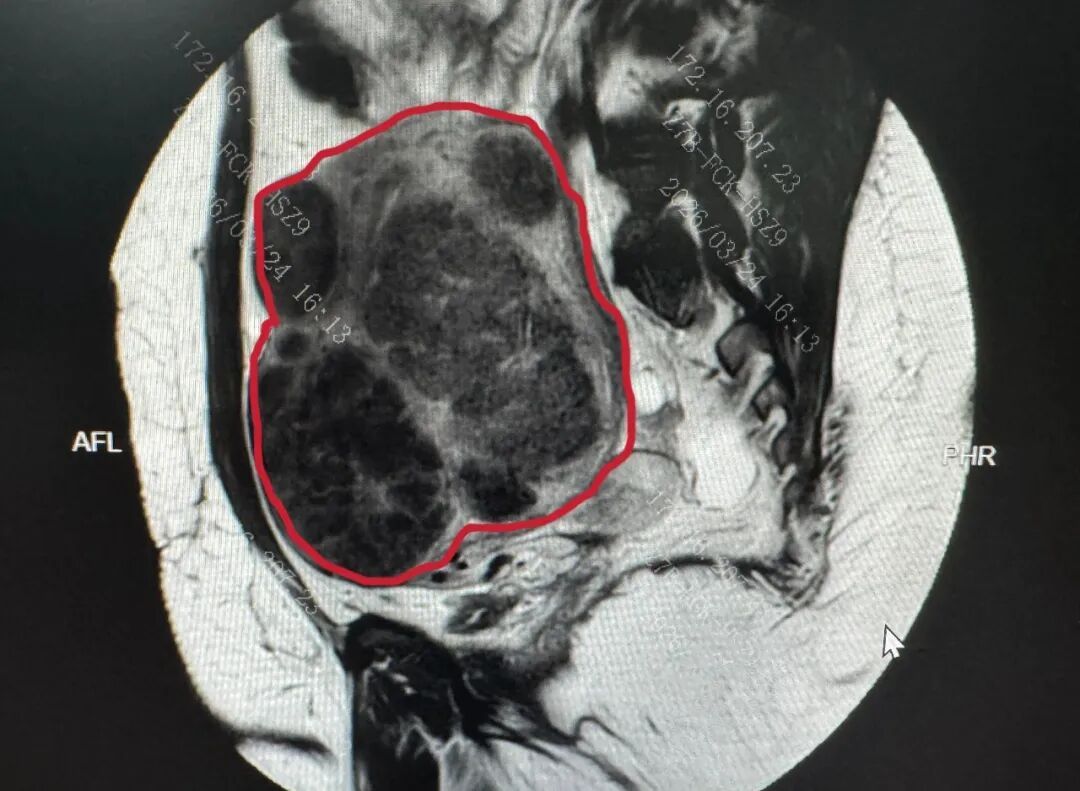
图示PUSH术前MRI子宫图像(红色线内区域为子宫)及子宫内弥漫存在的肌瘤影
更重要的是,安娜保宫、保生育的意愿极其强烈,手术不仅要剔净所有可见瘤体,还要最大限度保护正常子宫肌层,为未来生育留下足够空间。
吴瑞芳教授团队基于PUSH手术体系,敲定了三套硬核预案:
01
切口设计:由于患者高体重,腹部脂肪厚,且子宫增大、宫底平齐,不适合下腹横切口,决定采用下腹部纵切口。
02
出血控制:采用宫颈峡部环扎止血,对较大肌瘤“边剔瘤、边缝扎”的方式,把术中出血降到最低,备足应急血源。
03
术后管理:针对皮下脂肪厚,制定分层缝合、术后防脂肪液化的预防方案,还有个性化的疼痛管理和全程生育力保护计划。
656个肌瘤,地毯式剔除
后悔没有早点来中国
手术一开腹,情况比预判的还要复杂。首先,盆腔广泛致密粘连,原本清晰的解剖结构完全被打乱。吴瑞芳教授带领团队只能拿着精细器械,一点点耐心分离。
随后,剔除了宫体表面的肌瘤,但肌层深处,数不清的微小瘤体嵌在里面,和正常组织缠在一起。
更惊险的是,子宫肌层最薄的地方不到2毫米,凸向宫腔肌瘤紧贴子宫内膜,宫颈大肌瘤两侧是供血主干道子宫动脉,还有紧贴子宫走行的输尿管,稍有不慎就会损伤内膜、伤及动脉引发大出血、误伤周围器官,甚至直接影响患者未来的生育。
“只能地毯式排查,一点点抠。”
吴瑞芳教授做过无数台妇科肿瘤手术,依然“如临深渊,如履薄冰”。从宫底到宫颈,从浆膜层到粘膜层,不放过任何一个瘤体,每剔除一处,就精准修复,重建子宫肌层结构。
凭借精湛技术和完善预案,团队顺利完成手术。当护士把装着肌瘤的托盘拿出来时,连见惯了疑难病例的医护人员都感到震撼。
切除的部分肌瘤样本:大大小小的瘤体,装满了整整两个托盘,最终清点下来,可计数的656个,还不包括藏在大肌瘤里面的众多小肌瘤。
术后,安娜恢复得特别顺利,没有出现感染、出血等任何并发症,能慢慢下床散步。
她还在病房里迎来了自己35岁的生日——这是她人生中最特别的一个生日。

曾荔苹主任医师(左3)、余颖娟护士长(右2)带领护理团队为安娜庆祝生日
3月17日,经过全面复查,安娜的身体恢复良好,顺利出院。
PUSH手术不是“做完就结束”,而是一套“手术+长期全周期管理”的完整体系。
针对弥漫性子宫肌瘤病高复发的特点,团队还为安娜制定个性化的术后管理方案,定期复查,指导用药,严防复发。

术后吴瑞芳教授(左3)、曾荔苹主任医师(右2)、余颖娟护士长(右1)查房
对于妇产中心团队来说,每一台手术,都是一次个体化的攻坚战,没有通用方案。
“弥漫性子宫肌瘤病的患者,每个人的情况都不一样,瘤体的数量、大小、位置,患者的年龄、生育需求、身体状况,都有差异,我们必须为每一个患者量身定制治疗方案。”
孤身一人远渡重洋做手术,安娜没有丝毫后悔,反而笑着说,“我后悔,没有早点来这里。”从被宣判“切除子宫” 的绝望,到成功保宫、重获生育机会的重生,深圳医生用技术与温度,给了她第二次人生。
最后,团队也提醒所有女性:痛经、经量过大、经期紊乱绝对不是小事,别硬扛!尤其是弥漫性子宫病变,早期症状和普通月经问题很像,早发现、早治疗,早早保护生育力。
转自丨北京大学深圳医院


点击右上角![]() 微信好友
微信好友
 朋友圈
朋友圈

点击浏览器下方“ ”分享微信好友Safari浏览器请点击“
”分享微信好友Safari浏览器请点击“ ”按钮
”按钮

点击右上角 QQ
QQ

点击浏览器下方“ ”分享QQ好友Safari浏览器请点击“
”分享QQ好友Safari浏览器请点击“ ”按钮
”按钮
