近日,有人称新冠感染
重症和死亡人数增多
是因为在我国流行的新冠病毒
不只奥密克戎株
还有德尔塔株甚至原始株等“老旧株”
新冠“老旧株”复出,这可能吗?
2020年的病毒株又来了?
关于最近网上传言称国内出现德尔塔和奥密克戎共循环或者重组,中国疾控中心病毒病所所长许文波表示,这是谣言。国内监测没有发现德尔塔病毒再循环。
武汉市疾控中心传染病防制所所长杨小兵介绍,监测数据显示,现阶段武汉市流行的奥密克戎变异毒株仍然是BA.5.2。从10月份至今,在采集的样本中检测到的病毒全部是BA.5.2变异毒株,没有发现其他型别毒株。
9个奥密克戎亚型毒株
正在我国流行
许文波表示,12月1日以来的奥密克戎基因组测序提示,BA.5.2和BF.7是占全国流行的绝对优势,占约80%。目前全国检出9个奥密克戎亚型毒株正在流行,这些亚型没有发现有特征性的基因组突变。
同时,从12月1日到目前,一共发现31个奥密克戎亚分支输入国内,仍是BA.5.2和BF.7占优势。
关于病毒的3个真相
1
重症人群被重点监测,
未发现“老旧株”
“通过进行全基因组测序,我国对国内流行毒株的监测从没有中断过。”
病毒学专家、北京化工大学生命科学与技术学院院长童贻刚告诉记者,重症人群所感染的新冠毒株是监测的重点对象,如果真是由“老旧株”感染引发的重症,更会被第一时间监测到。现在没有,就表示不是“老旧株”引发的重症。
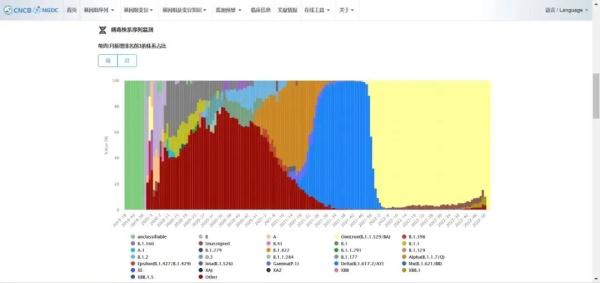
△图片来源:国家生物信息中心2019新型冠状病毒信息库
“不仅仅是北京,整个国内都没有发现有德尔塔株和原始株。”童贻刚查阅了相关数据库,他告诉记者,中国疾控中心近一段时间监测到的上千份测序数据显示,并没有德尔塔株和原始株。
2
奥密克戎也可能引发肺炎
“从来没有哪个研究证实奥密克戎只感染上呼吸道或者不会引发重症。即便是流感病毒主要感染上呼吸道,但也会引发一部分人患上肺炎。”童贻刚说,目前临床情况表明的是奥密克戎的致病力比此前流行株减弱了。
但从人们的认知上仍会感觉奥密克戎感染带来的情况比预想的严重得多,又是为什么呢?
童贻刚认为,最主要的原因是我国人口基数大,即便是很低的重症率和死亡率,其绝对数量也是很多的。另一方面人们从微信等传播媒介上短时间内接受大量的局部信息,会将局部情况误以为是整体情况,进而感知上存在一部分的夸大。
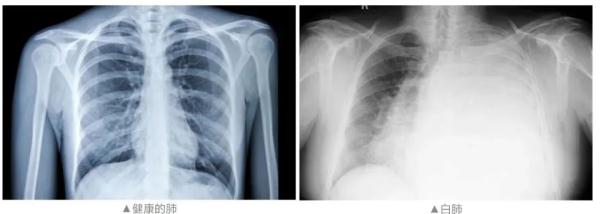
此外,还有对一些重症症状理解上的偏差也造成了夸大。国家卫生健康委医政司司长焦雅辉纠正人们对“白肺”的误解:白肺是比较严重的肺炎表现,白色影像区域面积会达到70%—80%,这样的患者占比非常低。不是肺部出现了炎症就叫白肺,网络上说的白肺不都是真正的白肺。
3
病毒变异株较量,
有传播优势者胜
那么,有没有可能是原来的病毒株“余孽未清”,又碰巧没有被检测到?或者奥密克戎正在变回致病力强的毒株?
“确实病毒的变异是没有方向的,在病毒复制过程中,随机出现了遗传密码的错配,进而引发了变异。”童贻刚说,但这个变异能不能保存下来,取决于它能不能给病毒带来传播优势,而这个优势就是进化的方向。
新冠病毒从原始株到阿尔法株再到德尔塔株,随后奥密克戎成为主流毒株,并出现了亚分支间的不断迭代,均是由于病毒株更具有快速传播和免疫逃逸的优势。
生物信息数据领域的一位专家援引全球新冠病毒株系列监测数据对记者表示:“从我们的数据统计看,德尔塔株在全球范围内从3月下旬开始就基本上没有了。”
不久前,《自然》杂志(Nature)公布了2022年度科学影响“十大人物”(Nature’s 10),北京大学生物医学前沿创新中心(BIOPIC)副研究员、北京昌平实验室领衔科学家曹云龙入选。
这一榜单旨在选出十位在过去一年间为重大科学进展做出重要贡献的人物。曹云龙的入选理由是,作为新冠预测者(COVID-predictor),追踪了新冠病毒的演化,并准确预测了新突变和新毒株的出现。
日前,中新网专访了曹云龙,就目前全球几种主要流行毒株的特点、奥密克戎致病性变化、以及感染防治策略等话题进行了探讨。
不同突变株每年可导致多个感染高峰
曹云龙介绍,国内现阶段主要流行的是BA.5.2和BF.7,二者都属于奥密克戎BA.5支系。他表示,我国大部分人群接种的是原始株疫苗,其诱导的体液免疫被奥密克戎突变株严重逃逸,加之多数人群接种疫苗已经一年以上,体内中和抗体水平下降,进一步削弱了预防感染的作用。
他提到,当感染BF.7之后,对BA.5和BF.7的中和抗体水平较高,短时间内不会再重复感染同一毒株。但是,与BA.5.2和BF.7相比,目前国际上主要流行的BQ.1.1、XBB等新毒株的免疫逃逸能力更强,即使是感染了BF.7,康复后产生的抗体对XBB等最新突变株的中和能力也较低。因此可以预见的是,国内BA.5.2和BF.7感染高峰过去后,不排除出现因BQ.1.1、XBB或者是其他免疫逃逸能力更强的毒株驱动的感染高峰。
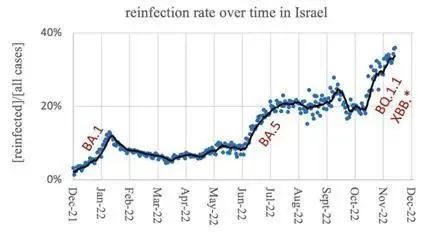
△以色列人群新冠重复感染率大型队列研究 受访者供图
在国际上其它地区,重复感染已司空见惯。曹云龙提供的数据表明,最新流行株如BQ.1.1和XBB的重复感染率已达到40%,并在持续攀升。他表示,今年绝大部分国家都经历了四波重大感染高峰,多为不同突变株所诱导,平均三个月一次。目前看来,国内也很难完全避免。
重点关注奥密克戎在高危人群中的致病性
曹云龙表示,现在看到的奥密克戎的致病性整体上下降,主要是因为疫苗接种的普及以及大量人群感染导致的免疫力增强。虽然疫苗和自然感染建立的免疫屏障不能有效防止感染,但可以减轻症状,所以看上去似乎是病毒的致病性下降了。但他强调,这并不能与病毒的天然毒性相提并论。
曹云龙提到,社会群体中还有很多无法接种疫苗或者接种后无法产生有效免疫应答的人群,例如免疫缺陷人群、高龄老人、以及肿瘤患者等,他们也是新冠感染后发生重症和死亡的高危人群,因此仍然需要监测奥密克戎在这些高危人群中的致病性。
他介绍,在美国、英国、日本等国家,奥密克戎已经造成极大的死亡和重症负担。例如,在英国,奥密克戎BA.1造成的总死亡人数与Delta相当,虽然从BA.1→BA.2→BA.5,死亡峰值呈现下降趋势,但累计的死亡总数并没有大幅度下降。而日本今冬疫情造成的重症人数和死亡人数已逼近历史记录且尚未出现下降趋势。
曹云龙表示,目前的疫苗对重症的预防效果都较好,提高老年人的疫苗接种率仍具有重要意义。对于不适合疫苗接种的人群,则需要探索其他应对策略。
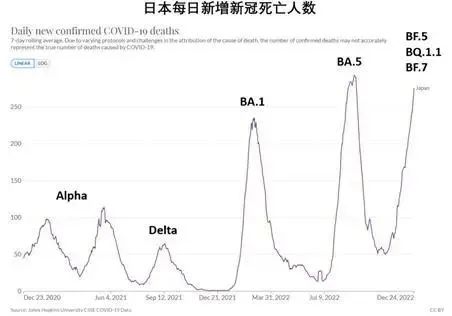
△日本过去两年每日新增新冠死亡人数变化 受访者供图
广谱中和抗体有望提高治疗和预防效率
曹云龙认为,如何让疫苗和抗体药物的研发周期跟上病毒进化的速度是后续需要解决的问题。
“一个抗体药物的临床开发往往需要半年到一年的时间,也就是它能够使得社会受益的前提是该抗体能够应对未来半年到一年后所流行病毒。”
曹云龙表示,新冠病毒突变较快,且免疫逃逸特性强,如何挑选开发广谱抗体药物,使得药物研发跟得上病毒突变至关重要,也是目前研发能够高效预防感染的疫苗所面临的痛点。
曹云龙团队建立了新冠免疫逃逸突变位点预测模型。他表示,预测到未来新冠会发生的突变,可以提前挑选出不受这些突变影响的抗体药物进行临床研发。
目前,曹云龙团队已开发两个广谱中和抗体SA55和SA58。据介绍,这两个抗体是从接种新冠疫苗的非典康复者体内筛选的,其作用位点避开了人群免疫的优势免疫表位,使得其很难被逃逸。
“SA55在目前的人群免疫背景中几乎不存在类似抗体,也是目前唯一一个处于临床开发阶段并对目前所有已知的新冠流行毒株都有效的抗体。”
曹云龙介绍,SA55和SA58正在开展临床试验,产品剂型包括注射剂和喷雾剂。其中,注射剂可用于治疗和长效预防中重症,尤其适用于老年人或免疫缺陷人群等不适合疫苗接种或免疫反应差的人群。
与注射相比,喷雾剂直接作用于上呼吸道,只需很低的剂量就可实现预防感染的作用。初步安慰剂随机对照试验数据显示,SA58喷雾剂用于暴露后预防对有症状感染的保护效率可高达80%以上。“SA55活性更高,预防效率预计更高,且所需剂量会更低、成本也会更低”。
曹云龙提到,SA55/SA58喷雾有望成为一款可供全民居家日常使用的新冠预防和治疗产品,目前正在准备进行更为严谨的双盲临床试验。
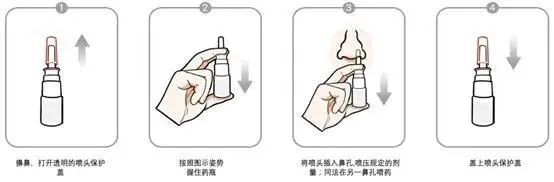
△新冠鼻喷中和抗体使用示意图 受访者供图
“虽然不能保证SA55未来一定不会逃逸,但我和团队已经在开发其他候选抗体,如果SA55被新毒株逃逸,可以马上有新的抗体替补。”曹云龙表示,除了广谱抗体,他和团队后续还将研发广谱新冠疫苗,以解决现有疫苗面临的技术瓶颈。
综合自:央视新闻、科技日报、广东新闻广播、中国新闻网等
来源:东方网

